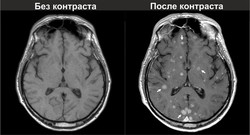
Несмотря на весь прогресс медицины, болезнь Паркинсона всё ещё широко распространена. Из 100 тысяч людей она поражает 170-200 человек. «Классический» возраст, охваченный этой печальной статистикой, - 60 лет и старше. И всё же медикам есть чем вооружиться против недуга, вызывающего неконтролируемую дрожь. Если до 80-х годов ранняя диагностика болезни Паркинсона была недоступна, то сейчас МРТ головного мозга определяет болезнь уже на первой стадии.
Когда мы садимся в кресло или берём со стола чашку, то даже не задумываемся о механизме этих движений. Между тем, за них отвечают два главных отдела нашей нервной системы. Первый (грубый) называется «пирамидным» и контролирует общую координацию. Второй (тонкий) зовётся «экстрапирамидным» и управляет мелкой моторикой и другими сложными функциями. Расстройство второго, тонкого отдела, приводит к паркинсонизму, непроизвольным движениям, нервному тику. «Выбить из колеи» эту часть нервной системы способна мозговая инфекция, наследственная болезнь, поражение сосудов. Как распознать болезнь Паркинсона у себя или близкого человека и понять, что пора пройти МРТ головы? Предпосылки этого расстройства способны появиться задолго до пенсионного возраста. Вот эти «первые звоночки»:
- беспокойный сон, проблемы с отдыхом (днём - сонливость, ночью - бессонница);
- лёгкое подёргивание мускул: дрожание стопы или руки (иногда только одного или нескольких пальцев);
- потеря эрудиции, замедленное восприятие нового;
- утрата живости речи, монотонное произношение фраз;
- неразборчивый, как бы «дрожащий» почерк;
- спазмы лицевых мышц, затруднённое жевание и глотание пищи;
- проблемы с мочеиспусканием и дефекацией;
- полная или частичная утрата способности ощущать запахи (поражаются участки мозга, отвечающие за обонятельные луковицы);
- депрессия без реальных причин, страхи, быстрая смена настроения.
Заметьте: эти симптомы способны проявиться ещё до наступления 40-летнего возраста. Уловив эти признаки, стоит поскорее сделать МРТ головного мозга (в Москве это не составляет проблемы). Если склонность к болезни Паркинсона есть, то на снимках, сделанных томографом, видна потеря нейронов серого вещества, расширенные борозды и другие характерные признаки.
А как выглядит ситуация, если все предпосылки уже пропущены, и болезнь успела вступить в свои права? В этом случае возникают яркие симптомы:
- на 1-й стадии: конечности дрожат мелкой дрожью в состоянии покоя, порой перестают слушаться. Затронута одна сторона тела - например, левая рука и левая нога;
- на 2-й стадии: проблема прогрессирует, «непослушными» становятся обе стороны тела, дрожат не только конечности, но и голова. Движения сковываются, замедляются, спина сутулится. Человек быстро устаёт. Но, поскольку самообслуживание и работа ещё возможны, многие пропускают и эту стадию, не обращаясь к врачам;
- на 3-й стадии: работа становится невозможной из-за сильного тремора. Больной подолгу замирает в выбранной позе, как бы цепенеет. При ходьбе шаркает, делает мелкие осторожные шаги, боясь потерять равновесие. Ему трудно наклониться, сесть, повернуться набок;
- на 4-й стадии: координация окончательно теряется, человек передвигается только с чьей-либо помощью. У больного дрожат не только руки и ноги, но и нижняя челюсть, глазные веки. Мимика становится вялой, невыразительной (эффект «застывшей маски»), речь - тихой, бессвязной. Человек забывает события своей жизни, путает даты, перестаёт узнавать близких. Ему сложно начать двигаться, а начав, трудно остановиться;
- на 5-й стадии: больной прикован к постели и нуждается в постоянном уходе.
О какой бы стадии ни шла речь, доктор обязательно попросит сделать МРТ головы. В Москве эта диагностика стоит порядка 6000 рублей. Может дополнительно понадобиться и МРТ сосудов головного мозга (около 3000 рублей). По результатам этих и других обследований лечащий врач назначает:
- медикаменты, ускоряющие синтез дофамина (вещества, которого недостаёт организму при болезни Паркинсона);
- лечебную физкультуру для сохранения координации;
- в отдельных случаях - нейрохирургическую манипуляцию (головной мозг стимулируется электрическими импульсами);
- богатую клетчаткой диету, куда входят фрукты и овощи, хлеб с отрубями, бурый рис;
- регулярные прогулки на свежем воздухе;
- в отдельных случаях - психотерапию (борьба с установками «кому я нужен», «жизнь не имеет смысла»), вывод из депрессии;
- дополнительные средства: рефлексотерапию, грязелечение, приём минеральных вод, ежедневную игру в шахматы для тренировки памяти и т.п.
Верно подобранная терапия помогает человеку как можно дольше жить полнокровной жизнью, сохраняя бодрость духа, общительность и оптимизм.